Notas
LO QUE APRENDEMOS DE LAS DIFERENCIAS
Eric J. Earley, PhD, profesor adjunto de investigación del Grupo de Investigación de Extremidades Ancladas al Hueso del Campus Médico Anschutz de la Universidad de Colorado, explica que las prótesis de pierna se limitan a actividades cíclicas como caminar y subir escaleras, y acciones simples como estar de pie y sentarse.
Con la incorporación de un microprocesador o rodillas eléctricas que predicen y se ajustan al siguiente paso del usuario, añadiendo o absorbiendo energía según sea necesario, el mecanismo de la prótesis generalmente se encarga de todo lo demás.
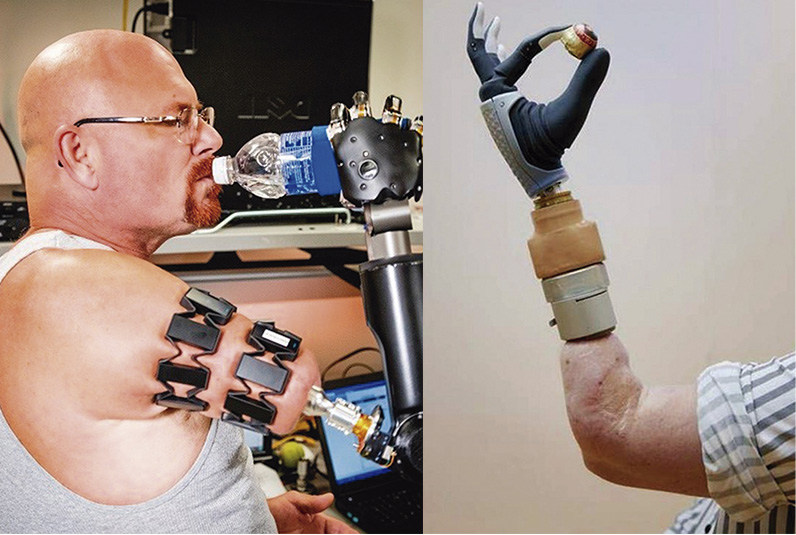
Sin embargo, con los brazos protésicos, las posibilidades son prácticamente ilimitadas: desde mover los brazos hasta gesticular o tomar una taza de café, ya sea en una taza de cerámica o de papel, el usuario de la prótesis debe poder ajustar su control según corresponda.
Ese control de la prótesis de miembro superior depende mucho más de un circuito de control muy sólido, donde el usuario necesita tener un amplio margen de maniobra sobre lo que hace la prótesis: por ejemplo, cómo se mueve exactamente, a qué velocidad, la velocidad, la fuerza, etc.
Brooke O’Steen, OTR, especialista clínica y educativa en extremidades superiores de ForMotion Clinic (anteriormente SRT Prosthetics and Orthotics), Indiana, señala que, a pesar de estas diferencias, los pacientes con OI de extremidades superiores e inferiores comparten la necesidad de un proceso de destete inicial que incluye la carga de peso y el entrenamiento con pesas. La diferencia radica en el tiempo de curación y recuperación posquirúrgica antes de que pueda comenzar dicha rehabilitación. Los pacientes cuyo implante de OI se realizó mediante la cirugía de ajuste a presión de una sola etapa suelen cicatrizar más rápidamente y pueden soportar peso antes que aquellos pacientes cuyo implante se realizó mediante la cirugía de ajuste atornillado de dos etapas, más compleja.
La técnica de ajuste atornillado, similar a la utilizada para los implantes dentales, requiere un período de curación más largo y, por consiguiente, un retraso en la carga de peso hasta que la cicatrización se complete.
O’Steen comparte su experiencia trabajando con un paciente de Integrum con prótesis de extremidad superior atornillada OPRA (Prótesis Oseoanclada para la Rehabilitación de Amputados): “Después de diez semanas de recuperación posoperatoria, se puede comenzar con la carga de peso y el entrenamiento con pesas. Es aproximadamente entre 12 y 14 semanas después de la operación cuando podemos empezar a colocarles una prótesis, pero generalmente no una prótesis accionada por el cuerpo. Debido a las fuerzas aplicadas al implante y al hueso, no se les puede colocar una prótesis accionada por el cuerpo hasta las 26 semanas después de la operación, casi medio año. Es un proceso más lento de lo que la mayoría de la gente espera”.
En el mundo convencional, las aseguradoras nos piden que primero adaptemos a los pacientes de extremidades superiores un dispositivo accionado por el cuerpo, antes de colocarles una prótesis mioeléctrica. Sin embargo, los pacientes con osteogénesis imperfecta (OI) de extremidades superiores pueden comenzar su proceso de aprendizaje con la prótesis mioeléctrica mucho antes.

Al analizar cuánto tiempo tardan estos pacientes en curarse y ser competentes con su miembro superior con OI, Haris Kafedzic, CPO, director de prótesis de Eschen Prosthetic & Orthotic Labs, Nueva York, comparte los resultados del estudio de caso de 2021 del que fue coautor y señala que el éxito a un nivel razonable de competencia se logró en un par de meses.
Lo que más tiempo llevó fue obtener la aprobación del seguro, lo cual resultó ser el mayor desafío. Los cuatro pacientes participantes enfrentaron obstáculos relacionados con el seguro. A uno se le denegó la cobertura para una prótesis mioeléctrica. Otro no pudo obtener el sistema Coapt a través del seguro y terminó pagando de su bolsillo. A un tercer paciente también se le denegó la aprobación, pero logró obtener una financiación alternativa. El único paciente que recibió cobertura completa para su prótesis fue a través de la compensación laboral.
En cada caso, el cúbito era el único hueso restante, lo que lo convertía en la única opción para la colocación del implante. Logramos incorporar un rotador de muñeca y, con el sistema de reconocimiento de patrones, los pacientes lograron una rotación activa de la muñeca, afirma Kafedzic. (“Fijación de una prótesis mioeléctrica tras la implantación de osteointegración transcubital”.
ES UNA CUESTIÓN DE CONTROL
Gerald Stark, PhD, MSEM, CPO/L, FAAOP(D), director de operaciones clínicas y técnicas de BionIT Labs e instructor adjunto de la Universidad de Tennessee, Chattanooga, señala el principal desafío que enfrentan quienes investigan la osteogénesis imperfecta (OI) de las extremidades superiores: «Mi pregunta siempre es cómo captamos el movimiento activo desde el muñón hasta el brazo, codo, muñeca y mano artificiales. Realmente no existen componentes convencionales que nos permitan hacerlo completamente, por lo que a veces tenemos que crear dispositivos que capturen las señales y el movimiento, y luego otra pieza que los reciba de alguna manera. El problema es que esas piezas aún no existen».
Describe un método que representa “la unión de dos altas tecnologías: la osteointegración con el reconocimiento de patrones. La Myo-Band, creada originalmente para videojuegos, se colocaba sobre el muñón, contaba con Bluetooth y enviaba una mioseñal cifrada para el reconocimiento de patrones.
Se calibraba según la EMG o las señales musculares del usuario en diez segundos o menos, leyendo, interpretando y transfiriendo las señales a la acción deseada según el patrón muscular reconocido.
Levi Hargrove, PhD, P. Eng, Shirley Ryan AbilityLab, señala: «Estamos observando mucha investigación y desarrollo en esta área y en las evaluaciones de estas técnicas de osteointegración, y algunos estudios revisados por pares están ampliando las fronteras de lo posible.
Probablemente, el trabajo más extenso que se ha realizado proviene del programa de investigación de Rickard Brånemark. Han aplicado la técnica OPRA de Integrum en varias personas con amputación por encima del codo. Originalmente, esto se hizo en colaboración con el Ejército de los EE. UU., donde su programa de osteointegración ha realizado pruebas eficaces en varios pacientes con menos eventos adversos».
Hargrove planea iniciar este otoño su propio proyecto de investigación, aprobado por la Administración de Alimentos y Medicamentos de EE. UU. (FDA), aplicando la nueva técnica e-OPRA en ocho personas con amputaciones transhumerales.
Esta técnica permite medir las señales musculares desde el interior del cuerpo, a la vez que estimula los nervios periféricos para proporcionar una sensación de retroalimentación que permita a los pacientes sentir la prótesis.
El uso del implante como conducto para insertar cables en el cuerpo no solo permite una recepción subcutánea más clara de las señales musculares, sino que realmente supone un cambio radical en términos de lo que se puede lograr, señala.
El Dr. Rickard Brånemark, fundador y miembro de la junta directiva de Integrum AB, comparte sus opiniones sobre la investigación actual, así como sobre el progreso de sus propios ensayos clínicos con el nuevo método e-OPRA: «Integrum ocupa una posición privilegiada en la investigación sobre la osteointegración de las extremidades superiores. Dado que el sistema de implantes OPRA es hueco, tenemos la oportunidad de mejorar la pieza de anclaje con una pieza inteligente que llamamos e-OPRA: una solución cableada que puede dirigir señales desde el cuerpo hasta la prótesis externa y desde la prótesis externa hasta el interior del cuerpo.
Si comparamos esto con otras soluciones, existen otras técnicas de implantes de osteointegración, pero ninguna de ellas es hueca; el sistema hueco es una tecnología patentada por Integrum. Otras opciones incluyen un sistema inalámbrico, no exclusivo para implantes, que también puede utilizarse para prótesis de encaje, desarrollado por Dustin Tyler en Case Western. También se están desarrollando otros sistemas inalámbricos.
“Un enfoque más radical implica la interacción directa con el cerebro, una solución que puede beneficiar a los pacientes parapléjicos, pero también podría utilizarse para el control de las extremidades superiores”, afirma Brånemark. “Quizás el ejemplo más famoso actualmente sea Neuralink, la iniciativa de Elon Musk.
Hemos realizado ensayos clínicos con la solución e-OPRA en algunas personas en Europa, aplicando la técnica tanto a nivel transhumeral como transradial. Esperamos comenzar pronto a reclutar pacientes para un estudio en el Shirley Ryan AbilityLab, junto con el investigador principal Levi Hargrove, centrado en ocho amputados transhumerales.
Utilizaremos una combinación del sistema de implantes OPRA con el sistema e-OPRA mejorado y lo compararemos con electrodos cutáneos. En ese estudio, también se añadirá retroalimentación sensorial a través del sistema e-OPRA directamente a los nervios del brazo.
Hargrove reconoce otros estudios que evalúan la OI en personas con amputaciones transradiales.
“Estos procedimientos se han realizado principalmente en Suecia y pueden ser un poco más desafiantes porque los huesos son más pequeños y hay dos huesos para implantar, pero Christian Cipriani y Max Ortiz Catalan lo han hecho con bastante éxito en al menos una, si no dos o tres personas que han tenido pérdida transradial de una extremidad”.
Kafedzic señala que, si bien la implantación de ambos huesos transradiales permite al paciente supinar y pronar la muñeca de forma natural, ha tenido éxito implantando a dos pacientes con prótesis transcubital (llamadas así porque al amputarse, ambos perdieron el radio). «En ambos casos, solo tenían el cúbito, así que era la única opción para el implante. Sin embargo, pudimos colocarles un rotador de muñeca, y con su sistema de reconocimiento de patrones, pudieron rotar la muñeca».
O’Steen describe el desafío de ayudar a pacientes con osteogénesis imperfecta (OI) de extremidades superiores equipados con diferentes métodos de control. «Con el dispositivo de control convencional, los pacientes deben aprender a usar el dispositivo; con los sistemas de reconocimiento de patrones, el dispositivo básicamente aprende del paciente. Pero aún requiere entrenamiento, ya que aún no existe una conexión directa con el cerebro que funciona de la misma manera que nuestros nervios».
Señala que a menudo se pasa por alto la necesidad esencial de desarrollar neuroplasticidad o memoria muscular. «Convertirse en amputado es casi como volver a ser un bebé; su cerebro no tiene ni idea de qué sucede con esa nueva extremidad ni de qué se supone que debe suceder. Necesitamos crear sus carpetas, llenándolas de recuerdos sobre cómo moverla de nuevo, y eso lleva tiempo».
“Ya sea reconocimiento convencional o de control de patrones, cada individuo tiene que recrear esa planificación o memoria motora y reconstruir ese camino interrumpido desde su cerebro hasta la nueva extremidad”.Los sujetos del estudio de Kafedzic usaron un brazalete tipo Myo-Band y aprendieron usando el módulo de entrenamiento y la aplicación de reconocimiento de patrones Coapt, ya sea manipulando manos virtuales que podían controlar o practicando el movimiento de sus propias manos protésicas.
Estos estudios ayudan a que la OI de las extremidades superiores evolucione en nuevas direcciones.
“Con frecuencia combinan la osteointegración con lo que yo llamo otras cirugías que mejoran la amputación, como la reinervación muscular dirigida, la AMI (interfaz mioneural agonista-antagonista) o la RPNI (interfaz nerviosa periférica regenerativa)”, añade Hargrove. “Estas cirugías son muy complementarias a la osteointegración”.
La AMI es un método para restaurar la propiocepción en personas con amputaciones, mientras que la cirugía RPNI ha demostrado ser una herramienta eficaz como interfaz para neuroprótesis.

EL ESTADO ACTUAL
“Actualmente, la solución clínica más avanzada para la amputación por encima del codo es la osteointegración combinada con la reinervación muscular dirigida, que luego se decodifica mediante aprendizaje automático o reconocimiento de patrones proporcionado por Coapt”, afirma Hargrove. “Este nivel de atención se está brindando a varios pacientes en Australia, donde cuentan con un amplio programa. Sin embargo, aún está en desarrollo en EE. UU., principalmente gracias a la regulación de la FDA, aunque preveo que pronto se aprobará de forma más amplia en EE. UU., a medida que se publiquen más estudios transhumerales de Integrum con pacientes del Ejército, seguidos de los próximos estudios e-OPRA. Por lo tanto, existe un gran impulso en esta área que impulsará una mayor disponibilidad aquí pronto”. (Nota: El sistema de implantes e-OPRA continúa en ensayos clínicos y no está disponible comercialmente).
Hasta entonces, sin embargo, Hargrove anticipa que un paciente transhumeral o transradial sería guiado por sus cirujanos para recibir una reinervación muscular dirigida o una cirugía de reinervación sensorial dirigida para aliviar el dolor (cubierta por el seguro) y luego se le administraría un sistema de control de aprendizaje automático de Coapt, Ottobock o Infinite Biomedical Technologies (también cubierto por el seguro).
“Si la tecnología sigue avanzando”, señala, “se podrán realizar cirugías de revisión para realizar la osteointegración más adelante; y cuando la FDA lo apruebe, creo que veremos a mucha gente optar por ello”.
Dado que la investigación en extremidades superiores se orienta en múltiples direcciones, es difícil predecir cuáles podrían ser los resultados más exitosos y apropiados para los pacientes, afirma Hargrove. «Quizás no exista un enfoque perfecto para todos los pacientes.
Es posible que el enfoque para cada paciente dependa de lo que desee y necesite de la prótesis. Todas las opciones son interesantes y ofrecen algún beneficio. La que ofrezca el mayor beneficio para el paciente que tiene delante es la que debería recomendar».
Hasta la fecha, el Programa de Restauración de Extremidades Ancladas al Hueso de la Universidad de Colorado se ha centrado en cirugías de OI de miembros inferiores, que la FDA ya ha aprobado (en forma del implante OPRA para amputación transfemoral), y más personas con amputaciones podrían beneficiarse. Cuando se le pregunta si hay un plan para expandirse a la OI de miembros superiores, Earley señala que los desafíos únicos del cuidado y la rehabilitación protésica de miembros superiores deben considerarse cuidadosamente con mucha anticipación antes de que pueda llevarse a cabo tal cambio.
Mi filosofía personal sobre las prótesis de miembro superior es que la prioridad empieza por la comodidad y el dolor, luego el control protésico y finalmente la retroalimentación sensorial. Si tengo a alguien con un gran control de una mano protésica, pero sufre dolor constantemente, se está desperdiciando todo ese control. Si le doy a alguien una excelente retroalimentación sensorial, pero un control deficiente de la mano, no está alcanzando su máximo potencial en términos de funcionalidad y calidad de vida.
Si trabajo con un equipo médico para planificar estructuras neuromusculares, recomendaría empezar por el aspecto funcional: el control motor. Determinar qué movimientos queremos capturar dentro del sistema nervioso y encontrar la mejor manera de extraerlos del nervio. El nervio contiene mucha información neuronal, y necesitamos encontrar la mejor manera de separar esas partes para poder interpretarlas fácilmente. Una vez que tengamos eso, podremos encontrar maneras de proporcionar la retroalimentación sensorial.
“Al planificar una cirugía de este tipo, centraría los constructos neuromusculares en la funcionalidad y permitiría que la osteopercepción natural fuera un conducto para la retroalimentación sensorial, considerando la disponibilidad de fuentes incidentales como la visión, el sonido motor y la vibración, etc.”, dice Earley. Esos efectos secundarios percibidos a través de esa fijación esquelética son muy profundos para muchos de nuestros pacientes. De hecho, algunas personas se sienten más conectadas con su prótesis, lo que les genera un profundo impacto psicológico.
Independientemente de si el procedimiento de OI se realiza en pacientes de extremidades superiores o inferiores, enfatiza: «La relación continua entre el paciente y el equipo clínico es fundamental. La comunicación es especialmente vital en investigaciones de vanguardia como esta. Es posible que necesitemos actualizar el algoritmo de reconocimiento de patrones o ajustar un poco el control, lo cual implica muchos ajustes».
Los pacientes deben estar preparados para probar algo, salir una semana para ver cómo se siente y luego volver a intentarlo; ese tipo de relación iterativa se da tanto con el equipo clínico como con el de ingeniería o investigación, ya que todos trabajan juntos para encontrar la configuración protésica que mejor se adapte a sus necesidades. El compromiso con esta relación es esencial para su máximo éxito, afirma Earley.
“Cada prótesis es una creación a medida, y cuando se trata de la interfaz neuronal, esto es aún más cierto”.
por Judith Philipps Otto – Extracción The O&P Edge
Judith Philipps Otto es una escritora independiente que ha colaborado con diversos clientes en el sector de la publicidad y las relaciones públicas. Ha sido redactora y editora de periódicos y ha ganado premios nacionales e internacionales como guionista y productora de radio y televisión.