Notas
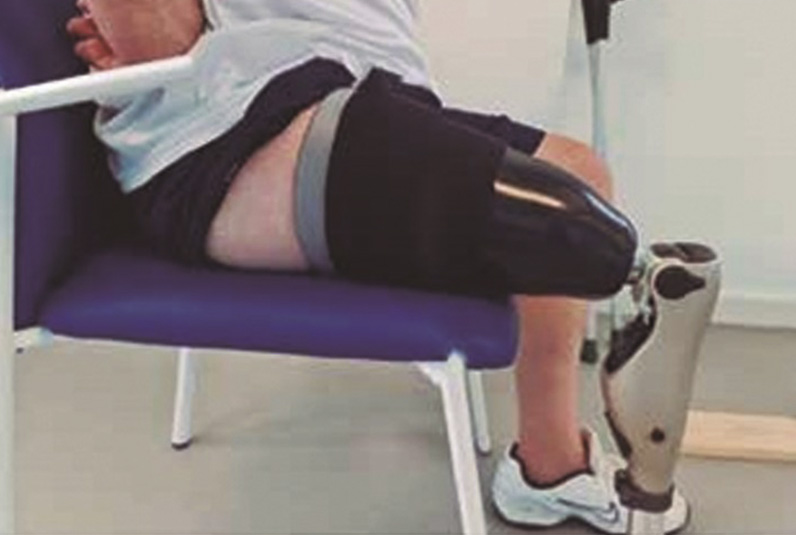
Los pacientes amputados transfemorales, en su gran mayoría, llevan años demandando de los técnicos ortoprotésicos, encajes femorales que sean anatómicos, confortables, funcionales y que no les limiten en su vida diaria. La referida demanda conlleva una tarea sumamente complicada, si tenemos en cuenta las particularidades de cada paciente. Actualmente, existe gran variedad de diseños de encajes femorales, y le corresponde al profesional de la rehabilitación estudiar las posibilidades de cada paciente, y ofrecerle el diseño que mejor se ajuste a sus necesidades. A principios de 2021 dimos con un estudio publicado por la universidad Northwestern University sobre los encajes NU-FlexSIV[1-2], publicado en 2017, donde llevaron a cabo una serie de pruebas con diversos pacientes, en busca de un diseño y método de fabricación fácilmente replicable que aportase confort, pero sin comprometer la funcionalidad. Ayudándose de una buena suspensión y de un proceso de fácil aplicación para los profesionales ortoprotésicos. En el presente artículo tratamos de explicar nuestra experiencia a lo largo de estos quince meses, durante los que hemos aplicado este tipo de diseño de encaje transfemoral subisquiatico en nuestros pacientes. Comentando los puntos a favor y en contra que podemos encontrar al diseñar y fabricar de forma personalizada este encaje para nuestros pacientes. Veremos pequeñas diferencias en el diseño que a nuestro juicio ayudan en el ajuste y el confort del paciente. Para llevar a cabo este aprendizaje, supuso en alguna ocasión la fabricación de más de un encaje valido para el paciente. De esta manera, podemos valorar posibles mejoras del diseño, que por lo menos para ese paciente en concreto funcionan muy bien y que se salen un poco del diseño original. También comentaremos diferentes procesos de fabricación del encaje con distintos materiales, más rígidos y más flexibles con sus ventajas y desventajas. Hay que comentar que no solo es importante optimizar el diseño del encaje para aportar beneficios al paciente durante la marcha, sino también cuando este está sentado. Personalmente, este aspecto es algo que, aunque siempre estuvo presente, ya en los primeros ensayos del encaje subisquiatico se vio que los pacientes valoraban mucho.
Los desafíos para protetizar a los pacientes transfemorales son amplios y diversos. En comparación con pacientes transtibiales existe un grado de complejidad extra por la falta de control en la rodilla y sobre todo por la transmisión de las fuerzas entre el muñón y la prótesis. Es en esta unión entre el paciente y la prótesis donde reside en gran parte el éxito de nuestro trabajo como técnicos protésicos. Tradicionalmente existieron dos tipos de encajes transfemorales, el encaje cuadrangular de los años 50 y el encaje de contención isquiática, de los años 80. Ambos diseños tienen el problema de limitar y reducir el rango de movimiento de la pelvis del paciente comparado al rango de movimiento que tiene el paciente sin la prótesis. Para resolver este problema, se diseñó el encaje MAS que incrementa el rango pero que aún interacciona en la pelvis, aunque más levemente que los diseños anteriores. La solución a este problema aparece con el encaje NU-FlexSIV, donde nuevos sistemas de suspensión por vacío, ayudados de un liner especifico, ayudan a poder tener una línea de corte inferior a los encajes transfemorales que tenemos en mente y así poder liberar completamente la articulación de cadera y la pelvis. Es aquí donde realmente el paciente percibe el confort del encaje y la liberación del rango de movimiento. El uso de este sistema de vacío, incluso la posibilidad de un vacío activo mejora el confort y la propiocepción, reduce el pistoneo, además de mejorar la salud de la piel. Afortunadamente contamos con grandes avances tecnológicos en lo que se refiere a los componentes protésicos. Hoy en día dichos avances aportan un sinfín de mejoras para la fabricación de las prótesis, como las articulaciones de rodillas electrónicas e hidráulicas además de pies con retorno de energía que ayudan al paciente a tener un menor desgaste energético durante la marcha y que es muy alto en pacientes transfemorales. Este desgaste energético puede llegar a ser el doble en un paciente con amputación transfemoral que sujetos no amputados. Por norma general, este desgaste es mayor en pacientes con amputaciones vasculares que en amputaciones traumáticas. Sin embargo, con todos los avances tecnológicos que hay en los componentes protésicos, necesitan ser acompañados de un excelente encaje, y sin esto no tendremos éxito. El gran desafío es que el encaje es la parte que va a estar en contacto con el paciente y tiene que transmitir de la forma más efectiva, el peso y las fuerzas de acción y reacción entre el paciente y el terreno durante la marcha. Para tener una buena unión entre el muñón y el encaje, se utiliza un liner de silicona, que ayuda en la suspensión y la protección de la piel del muñón, no obstante, este contacto en el uso diario de la prótesis es un verdadero desafío. Son muchos los relatos de los pacientes comentando sus dificultades para adaptarse a los encajes protésicos. Por ello el encaje necesita una especial atención en su fabricación y diseño. Hay que considerar todas las posibilidades en lo que se refiere a los materiales, diseño y proceso de fabricación.
Los pacientes demandan confort, seguridad y agilidad. De todas estas demandas, la que más cuesta lograr es el confort. Es decir, que los pacientes puedan hacer todas las actividades de su vida diaria sin molestias ni daños en el muñón.
Las amputaciones transfemorales suelen presentar más dificultades para los pacientes para obtener una buena adaptación, debido a la falta de la rodilla, lo que implica una curva de aprendizaje mayor.
Metodología
EVALUACIÓN INICIAL DEL PACIENTE
Este tipo de encaje subisquiatico está orientado al paciente transfemoral experimentado, con un muñón de longitud medio-largo, con piel bien curada y sin variaciones de volumen significativas. Más adelante podremos ver que es posible como primer encaje tras la amputación. Como paciente ideal, podríamos describir un muñón con tejido firme, no muy voluminoso, con forma ligeramente cónica y sin problemas en la piel relacionados al vacío dentro del encaje incluso con el uso del liner. Otros tipos de muñones también podrán ser protetizados, pero en algún caso podría aparecer alguna limitación en el uso, como muñones de menos de 12 cm, muñones con mucho tejido y muy blando o muñones con grandes cicatrices en el sentido longitudinal del muñón. También podría ser un problema muñones con musculatura muy abultada que podría favorecer la entrada de aire dentro del encaje durante la marcha.
DISEÑO ÓPTIMO DEL ENCAJE
En el diseño descrito del encaje subisquiático, tenemos una línea de corte en la parte lateral 50 mm por debajo del trocánter mayor y en la parte medial 25 mm por debajo del isquion, liberando la pelvis y la cadera del paciente y así lograr un mayor rango de movimiento en flexión, extensión, abducción y aducción de la cadera.
Esta libertad de movimiento, junto con la ausencia de contacto con partes óseas con el encaje protésico, aportan una gran sensación de confort al paciente. A priori, cuando oímos subisquiático, tendemos a pensar que, al tener estas líneas de corte tan bajas y no tener apoyo en el isquion, pueden llevar a los pacientes a perder el control de la prótesis, tener apoyo en la parte distal del fémur y a tener una pobre o deficiente suspensión de la prótesis. Y nada más lejos de la realidad, ya que, si el encaje está fabricado conforme a las indicaciones, ninguna de estas cosas ocurrirá. Solo en casos de muñones más cortos deberíamos de subir la pared lateral y aproximarnos un poco más al trocánter, con el fin de tener más superficie de contacto entre el encaje y el muñón. De esta manera, teniendo más superficie, podemos aplicar más fuerzas sin aumentar la presión. Podemos decir que la estabilidad del muñón dentro del encaje se obtiene de una forma distinta a los encajes con apoyo isquiático, ya que al carecer de apoyo/contención isquiática, el muñón en su totalidad apoya en toda la superficie del encaje protésico, lo que viene a ser un encaje de contacto total, que reduce el pistoneo del muñón, mejora la propiocepción y la salud de la piel, ya que si el encaje está bien fabricado no existirá ningún tipo de espacio entre el liner y las paredes del encaje. Para entender como el muñón se estabiliza dentro del encaje hay que pensar que el muñón se comporta como material deformable pero que no admite compresión, aunque lo presionemos, siempre mantiene un volumen constante, tal como haría un fluido. De este comportamiento como un fluido, se puede explicar que las fuerzas longitudinales que hace el muñón al cargar peso el paciente, se transforman en fuerzas axiales, perpendiculares a las paredes del muñón (Principio de Pascal). Para conseguir este efecto, se reducirá el molde que tomemos al paciente entre un 4% y un 6% como norma general, con el objetivo de obtener un encaje con un volumen ligeramente inferior al volumen del muñón del paciente, donde el paciente tenga que apoyar con fuerza varias veces para que el muñón entre por completo en el encaje. Esto es muy importante. De fallar este paso, el encaje no tendrá éxito. En cuanto a la suspensión del encaje, el paciente usará un liner modelo Relax 3S de Össur, que a pesar de ser un liner diseñado para prótesis tibiales cumple las funciones para este encaje a la perfección. Tiene una consistencia más firme que otros liners tanto tibiales como femorales, y posee un tejido protector muy resistente y que desliza con mucha facilidad. El liner se dejará unos 5 cm más largo que el borde proximal del encaje y el sobrante se doblará sobre el borde del propio encaje. Para tener un sellado perfecto se coloca una muslera que cierra la entrada de aire entre el liner y el encaje. Así se consigue de una manera muy simple, pero efectiva, una suspensión muy firme. En el fondo del encaje colocaremos una válvula de expulsión automática lo más pequeña posible y sin necesidad de que tenga un botón para facilitar la entrada del aire. Obtuvimos los mejores resultados con la válvula 4R140 de Ottobock.
ELECCIÓN DEL LINER
Sin lugar a dudas, la elección correcta del liner es determinante en el resultado final del encaje. Usaremos el modelo Relax 3S de Össur, que pese a ser un encaje transtibial, nos aporta una firmeza extra en el muñón debido a su silicona más firme y a su refuerzo en la zona distal. En cuanto a la talla, siempre usaremos por lo menos una talla inferior a la que tradicionalmente usamos, ya que, si en la parte distal el muñón mide 31 cm, pues normalmente pondríamos un liner de talla 30. Para el encaje subisquiatico usaremos la talla 28 y en algún Detalle de la muslera haciendo el sellado entre el liner y el encaje. Toma de molde con el paciente sentado. caso podría ser la 26,5. Esto puede parecer exagerado, pero es de vital importancia que el liner comprima los tejidos lo más posible, dentro de la lógica y siempre que no cause molestia al paciente. Además de la compresión, le dará al muñón una forma cilíndrica antes de la toma de molde. A nuestros pacientes siempre les probamos hasta dos tallas menos y observamos si hay dificultad en la colocación y si el paciente esta confortable.
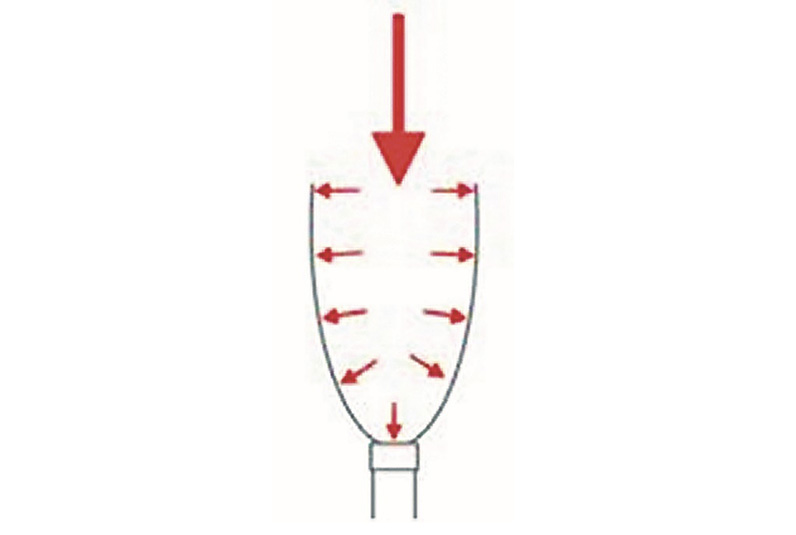
Diagrama de fuerzas axiales dentro del encaje
TOMA DEL MOLDE
Este proceso es muy sencillo, mucho más de lo que estamos acostumbrados con los encajes femorales. Colocaremos el liner al paciente, desenrrollándolo lo más alto posible, que suele coincidir con el pliegue del glúteo, permitiendo que haga doblez sobre sí mismo de unos 5 cm. Con el paciente sentado, aplicamos un film transparente, y marcamos nuestra referencia inicial 20 mm por debajo del periné, que será hasta donde llegue la pared interior del encaje. A partir de esta marca haremos marcas cada 5 cm longitudinalmente. Medimos el largo total desde la marca inicial hasta el final del muñón y los perímetros de proximal a distal. Anotamos las medidas. Para tomar el molde se recomienda el uso de un rollo de fibra sintética elástica, tuvimos muy buenos resultados con la marca ST&G, distribuido por Prim en España. Desenrollamos la fibra empezando por la parte proximal y vendaremos hacia la zona medial. No aplicaremos ninguna corrección
con las manos durante la toma del molde, solo en algún caso podríamos aplicar una ligera presión con la palma en la cara externa si vemos que el muñón no es muy cilíndrico. Cuando el molde esté seco, marcamos la línea media en la cara anterior. Esta referencia la mantendremos durante todo el proceso de fabricación y es de suma importancia para la correcta alineación del encaje.
RECTIFICACIÓN DEL MOLDE
El objetivo en la rectificación es la reducción controlada en volumen y la obtención de una forma lo más cilíndrica posible. En cuanto a la reducción de volumen habrá que tener en cuenta la firmeza del tejido del muñón, el ajuste de liner, la dificultad para extraer el molde al hacer la toma de medidas y la forma simétrica del molde. Esta reducción se hará en un porcentaje mayor en la parte proximal que en la distal y estará en un rango entre el 4-2% y el 6-4%. Para reducir el volumen de nuestro de positivo eliminaremos material de la parte lateral y posterior. Intentando obtener una forma lo más cilíndrica posible. Una vez tenemos el volumen deseado procedemos a fabricar el encaje de prueba.
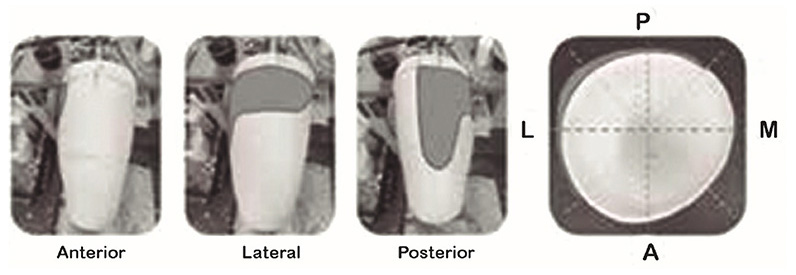
Zonas de rectificación para encaje subisquiático
PRUEBA DEL ENCAJE DE CHEQUEO
Ya tenemos nuestro encaje de chequeo con la válvula en la zona distal interior y colocamos nuestro adaptador para unirlo a la rodilla. En nuestra experiencia vemos que esta unión a la rodilla debe de ponerse, en el plano sagital de acuerdo con las recomendaciones del fabricante de la rodilla y en el plano coronal con un ligero desplazamiento hacia el exterior. Esto es debido a que inicialmente los pacientes tienen debilidad en la musculatura del glúteo medio y no está lo suficientemente fuerte para dar estabilidad mediolateral. Cuando esto ocurre el paciente efectúa un movimiento lateral del tronco para tener estabilidad sobre la prótesis. Poner este desplazamiento lateral de la rodilla ayuda a evitar el desplazamiento lateral del tronco durante la marcha. En muchas ocasiones utilizamos un adaptador con desplazamiento entre la rodilla y el encaje. La mejor opción nos parece el 6A53 de Ottobock. De esta manera podemos localizar el desplazamiento óptimo para cada paciente. Comprobaremos que cuando el paciente introduce el muñón en el encaje
hay cierta resistencia y que no llega al fondo de este de forma inmediata. Lo ideal sería que tuviera que dar 3-4 pasos para conseguir llegar al fondo. Si el encaje es pequeño y no entra hasta el fondo el muñón, se creará una cámara de aire en la parte distal que podría producir pistoneo y en casos más severos producirá edema en la parte distal del muñón. Si el encaje es demasiado grande, veremos que entra muy fácil y que la pared lateral y posterior se despegan del liner durante la marcha, el paciente tiene muy poco control sobre la prótesis e incluso podría entrar aire entre la piel y el liner. Observamos que la parte proximal interior no haga contacto con el periné. Es posible que en este momento el paciente refiera sensaciones, como que siente que el encaje se sale, o que la cadera está muy libre o incluso es bastante habitual que noten el borde posterior proximal muy rígido. Todas estas sensaciones desaparecen al cabo de 10-15 minutos de prueba. Si observamos que aparece algún hueco en la parte proximal del encaje durante la marcha probaremos a reducir este volumen, siempre en la parte lateral o posterior. Comprobaremos el grado de suspensión que nos aporta el vacío. Es muy recomendable el uso de vacío activo, ya que mejora el confort en los pacientes. Hay que tener en cuenta que este encaje de prueba es completamente rígido y el definitivo tendrá partes flexibles por lo que cuando los pacientes pasan al encaje definitivo con bordes flexibles todo son mejoras. Una vez que estamos satisfechos con nuestro encaje de prueba lo rellenaremos de nuevo con escayola copiando la alineación que hayamos obtenido en la prueba de marcha con la ayuda de un aparato de transferencia de alineación 743A160 de Ottobock.
ENCAJE DEFINITIVO
Existen dos posibilidades para la fabricación del encaje definitivo, una seria un encaje interior flexible tipo Thermolyn Soft y un encaje exterior en carbono. El carbono cubriría entre la mitad y dos tercios del flexible, dejando en la parte proximal cierta flexibilidad.
La otra opción, que nos parece la más óptima, sería la fabricación de un armazón interior de carbono y una laminación con Protheflex en el exterior. Este tipo de fabricación nos permite poder elegir las zonas donde queremos flexibilidad, por ejemplo, podemos dejar la parte posterior totalmente flexible, pero no elástica. Esta idea de encajes flexibles, pero no elásticos, es de suma importancia, ya que en este encaje tiene un volumen determinado y tiene que ser siempre el mismo, de lo contrario fallaría el encaje. Esta segunda opción es la que usamos habitualmente porque da un mayor nivel de confort al paciente, pese a que el proceso de fabricación de este encaje con Protheflex es más laborioso. Resultados Los resultados con los pacientes, en un alto porcentaje, han sido muy positivos, ya que nos reportan su alto grado de satisfacción.
Esto es debido a tres factores: las bajas líneas de corte del encaje subisquiatico, donde se libera completamente la movilidad de la cadera, los bordes del encaje flexibles y la excelente suspensión mediante vacío elevado proporcionando seguridad y confort. El encaje subisquiatico está indicado para pacientes experimentados e inicialmente esta afirmación nos pareció completamente llena de sentido, pero vimos con la experiencia de nuestros pacientes que este encaje tiene un rango de aplicación mucho mayor, ya que se puso este encaje en dos pacientes primarios, que no habían usado prótesis anteriormente. Inicialmente se aplicó compresión al muñón un par de semanas mientras terminaba de cicatrizar por completo, con la intención de ayudar en la reducción del volumen. Se fabricó un encaje de prueba que usaron durante 2-3 semanas y finalmente se fabricó el encaje definitivo con un volumen más ajustado.
El resultado fue que ambos estuvieron usando este encaje durante la rehabilitación tras la amputación y los resultados fueron muy buenos, ya que en ningún momento el paciente refirió molestias, ni dificultad de adaptación al encaje, cosa que es muy habitual con los encajes tradicionales. Fue necesaria la fabricación de un nuevo encaje y liner debido a la reducción en volumen. En pacientes primarios la reducción de volumen ocurre de manera más rápida, pero es posible realizar piezas de relleno que se colocan dentro del encaje para aumentar su durabilidad. También es posible el uso de calcetas de relleno por encima del liner. Los pacientes que usan este encaje coinciden en que es un encaje muy confortable y fácil de utilizar, con una sensación muy natural al estar sentado, ya que la parte posterior deja el isquion libre y el paciente no siente el encaje. Además, la parte posterior del encaje es flexible, lo que mejora aún más esta sensación. Esto tiene gran importancia, ya que los pacientes con amputaciones transfemorales pasan mucha parte del tiempo sentados, y aunque siempre pensamos en diseñar los encajes para facilitar la marcha, la verdad es que no hay que minusvalorar el confort cuando el paciente descansa.
Es importante comentar que los pacientes que usan este sistema pueden tener alguna molestia muscular los primeros 2-3 días a nivel lumbar. Y más que una molestia, lo que indican los pacientes es sensación de cansancio. Tiene todo el sentido ya que pasan de una prótesis donde el apoyo se hace en el isquion a una prótesis donde el apoyo se hace a través del fémur e inicialmente les cuesta un poco, hasta que la musculatura se adaptada a esta nueva fase. Este concepto de que las fuerzas se transmiten a través del fémur es muy importante, ya que el paciente es capaz de usar la musculatura del lado amputado de forma más simétrica al lado contralateral que con un encaje con apoyo en el isquion. Hay que entender que no puede ser lo mismo traspasar tu peso al caminar a través de la cadera que a través del fémur.
Entendemos que es una forma mucho más natural y lógica transmitir este peso a través del fémur como ocurría antes de la amputación. Algún paciente, pese a que se encontró muy cómodo con este tipo de encaje, transmitió la idea de que las líneas de corte más bajas conllevan a una disminución de estabilidad en el encaje cuando baja pendientes muy pronunciadas o cuando realiza alguna actividad en la que tiene que levantar cosas pesadas para pasarlas de un lugar a otro.
Por otra parte, hay que decir que en estos meses de pruebas también se presentaron varios problemas. Tuvimos algún caso donde por longitud y volumen del muñón en un paciente de más de 120 kg fue imposible fabricar un encaje con resultado favorable. También tuvimos algún resultado agridulce en el sentido de que se pudo fabricar un encaje que funcionaba bien, pero que la percepción del paciente de que estaba muy libre la cadera y la falta de apoyo en el isquion les hizo volver a su anterior encaje, por tener una sensación muy diferente a lo que estaba acostumbrado.
Conviene tener esto en cuenta, ya que hay pacientes que demandan una prótesis similar a la que tienen y llevan años usando y que les funciona bien, por lo que un cambio tan importante en su prótesis no tendrá éxito. Un aspecto muy importante que hay que valorar es el estado muscular general del paciente. Sobre todo, en pacientes que llevan varios años usando prótesis, donde existe generalmente debilidad del glúteo medio y durante la marcha aparece un desplazamiento lateral de la pelvis. Esta debilidad muscular será más visible con el encaje subisquiático, por lo que el paciente necesitará cierta rehabilitación para estabilizar la pelvis durante la marcha. Para ello puede ayudarse de ejercicios específicos con bandas elásticas, steps o frente al espejo, intentando autocorregir la desviación en la marcha.
CONCLUSIÓN
En general, podríamos concluir que este nuevo diseño de encaje es más confortable para el paciente que otros encajes transfemorales. Además, es un encaje con un proceso de fabricación simple y detallado con muy poco margen de error, donde el técnico tiene que seguir unos pasos concretos y obtiene un buen resultado. Vemos que en principio es un sistema del que podría beneficiarse casi cualquier paciente transfemoral, que tenga facilidad para adaptarse a los cambios.
También como primera prótesis tras la amputación. En nuestra opinión es una opción real y que ofrecemos a nuestros pacientes obteniendo grandes resultados. Y aunque el sistema funciona muy bien, no dejamos de intentar hacer pequeñas mejoras que aporten beneficios al paciente.
André Luis Santos da Luz. Ortopedia Poliortos. Técnico ortoprotésico. ABOTEC Asociación Brasileña de Ortopedia Técnica.
Rubén Rodríguez Bueno. Ortopedia Poliortos. Técnico ortoprotésico. BSc(Hons) Prosthetics & Orthotics Salford University.
Extracción Técnica Ortopédica Internacional / FETOR